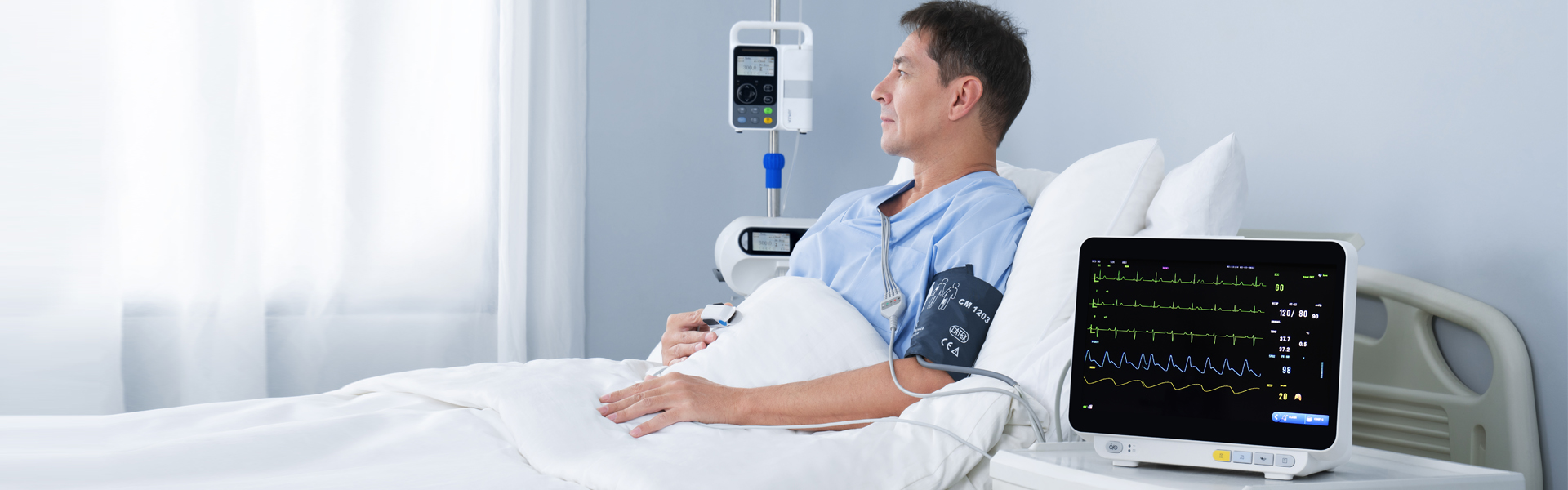
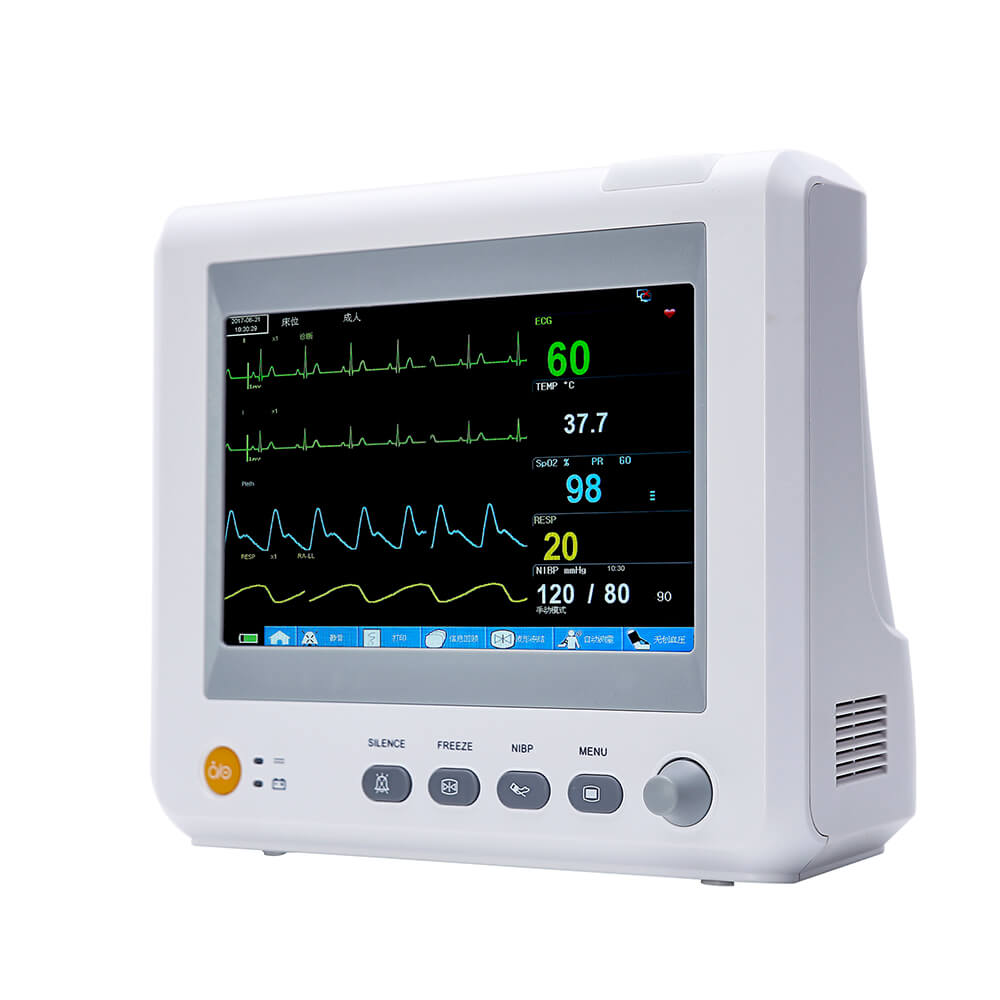
Multiparàmetre pacient monitor (classificació de monitors) pot proporcionar informació clínica de primera mà i una varietat designes vitals paràmetres per al seguiment i rescat de pacients. Asegons l'ús de monitors als hospitals, whem après queeCada departament clínic no pot utilitzar el monitor per a usos especials. En particular, el nou operador no sap gaire sobre el monitor, cosa que genera molts problemes en l'ús del monitor i no pot exercir plenament la funció de l'instrument.Yonker accionselús i principi de funcionament demultiparàmetre monitor per a tothom.
El monitor de pacient pot detectar alguns elements vitals importantssignes paràmetres dels pacients en temps real, de forma contínua i durant molt de temps, cosa que té un valor clínic important. Però també l'ús portàtil i mòbil, muntat en vehicles, millora considerablement la freqüència d'ús. Actualment,multiparàmetre El monitor de pacient és relativament comú i les seves funcions principals inclouen ECG, pressió arterial, temperatura, respiració,SpO2, ETCO2, IBP, cabal cardíac, etc.
1. Estructura bàsica del monitor
Un monitor normalment està compost d'un mòdul físic que conté diversos sensors i un sistema informàtic integrat. Els sensors converteixen tot tipus de senyals fisiològics en senyals elèctrics i després s'envien a l'ordinador per a la seva visualització, emmagatzematge i gestió després de la preamplificació. El monitor multifuncional de paràmetres complets pot controlar l'ECG, la respiració, la temperatura, la pressió arterial,SpO2 i altres paràmetres alhora.
Monitor de pacient modulargeneralment s'utilitzen en cures intensives. Estan compostos per mòduls de paràmetres fisiològics desmuntables i amfitrions de monitorització, i poden estar compostos per diferents mòduls segons els requisits per satisfer requisits especials.
2. T.he ús i principi de funcionament demultiparàmetre monitor
(1) Atenció respiratòria
La majoria de les mesures respiratòries en elmultiparàmetremonitor de pacientadopta el mètode d'impedància toràcica. El moviment del pit del cos humà durant la respiració provoca un canvi en la resistència corporal, que és de 0,1 ω ~ 3 ω, conegut com a impedància respiratòria.
Un monitor normalment capta senyals de canvis en la impedància respiratòria al mateix elèctrode injectant un corrent segur de 0,5 a 5 mA a una freqüència portadora sinusoidal de 10 a 100 kHz a través de dos elèctrodes del ECG plom. La forma d'ona dinàmica de la respiració es pot descriure mitjançant la variació de la impedància respiratòria i es poden extreure els paràmetres de la freqüència respiratòria.
El moviment toràcic i el moviment no respiratori del cos causaran canvis en la resistència corporal. Quan la freqüència d'aquests canvis és la mateixa que la banda de freqüència de l'amplificador del canal respiratori, és difícil que el monitor determini quin és el senyal respiratori normal i quin és el senyal d'interferència de moviment. Com a resultat, les mesures de la freqüència respiratòria poden ser inexactes quan el pacient té moviments físics intensos i continus.
(2) Monitorització de la pressió arterial invasiva (PAI)
En algunes operacions greus, el monitoratge en temps real de la pressió arterial té un valor clínic molt important, per la qual cosa cal adoptar tecnologia invasiva de monitoratge de la pressió arterial per aconseguir-ho. El principi és: primer, el catèter s'implanta als vasos sanguinis del lloc mesurat mitjançant punció. El port extern del catèter està connectat directament amb el sensor de pressió i s'injecta solució salina normal al catèter.
A causa de la funció de transferència de pressió del fluid, la pressió intravascular es transmetrà al sensor de pressió extern a través del fluid del catèter. Així, es pot obtenir la forma d'ona dinàmica dels canvis de pressió als vasos sanguinis. La pressió sistòlica, la pressió diastòlica i la pressió mitjana es poden obtenir mitjançant mètodes de càlcul específics.
Cal parar atenció a la mesura invasiva de la pressió arterial: al començament de la monitorització, l'instrument s'ha d'ajustar a zero al principi; durant el procés de monitorització, el sensor de pressió sempre s'ha de mantenir al mateix nivell que el cor. Per evitar la coagulació del catèter, s'ha de rentar aquest amb injeccions contínues de solució salina d'heparina, que es pot moure o sortir a causa del moviment. Per tant, s'ha de fixar fermament el catèter i inspeccionar-lo acuradament, i s'han de fer ajustaments si cal.
(3) Monitorització de la temperatura
El termistor amb coeficient de temperatura negatiu s'utilitza generalment com a sensor de temperatura en el mesurament de la temperatura del monitor. Els monitors generals proporcionen una temperatura corporal, i els instruments de gamma alta proporcionen temperatures corporals duals. Els tipus de sonda de temperatura corporal també es divideixen en sonda de superfície corporal i sonda de cavitat corporal, que s'utilitzen respectivament per controlar la temperatura de la superfície corporal i la cavitat.
Durant la mesura, l'operador pot col·locar la sonda de temperatura a qualsevol part del cos del pacient segons les seves necessitats. Com que les diferents parts del cos humà tenen temperatures diferents, la temperatura mesurada pel monitor és el valor de temperatura de la part del cos del pacient on es col·loca la sonda, que pot ser diferent del valor de temperatura de la boca o l'aixella.
WQuan es pren una mesura de temperatura, hi ha un problema d'equilibri tèrmic entre la part mesurada del cos del pacient i el sensor de la sonda, és a dir, quan es col·loca la sonda per primera vegada, perquè el sensor encara no s'ha equilibrat completament amb la temperatura del cos humà. Per tant, la temperatura que es mostra en aquest moment no és la temperatura real del ministeri, i s'ha d'assolir després d'un període de temps per assolir l'equilibri tèrmic abans que la temperatura real es pugui reflectir realment. També cal tenir cura de mantenir un contacte fiable entre el sensor i la superfície del cos. Si hi ha un espai entre el sensor i la pell, el valor de la mesura pot ser baix.
(4) Monitorització d'ECG
L'activitat electroquímica de les "cèl·lules excitables" del miocardi fa que el miocardi s'exciti elèctricament. Fa que el cor es contregui mecànicament. El corrent tancat i d'acció generat per aquest procés excitatori del cor flueix a través del conductor de volum corporal i es propaga a diverses parts del cos, provocant un canvi en la diferència de corrent entre les diferents parts de la superfície del cos humà.
electrocardiograma (ECG) consisteix a registrar la diferència de potencial de la superfície corporal en temps real, i el concepte de derivació es refereix al patró de forma d'ona de la diferència de potencial entre dues o més parts de la superfície corporal del cos humà amb el canvi del cicle cardíac. Les derivacions Ⅰ, Ⅱ i Ⅲ definides més aviat s'anomenen clínicament derivacions bipolars estàndard de les extremitats.
Més tard, es van definir les derivacions unipolars pressuritzades de les extremitats, aVR, aVL, aVF i les derivacions toràciques sense elèctrodes V1, V2, V3, V4, V5, V6, que són les derivacions d'ECG estàndard que s'utilitzen actualment a la pràctica clínica. Com que el cor és estereoscòpic, una forma d'ona de la derivació representa l'activitat elèctrica en una superfície de projecció del cor. Aquestes 12 derivacions reflectiran l'activitat elèctrica en diferents superfícies de projecció del cor des de 12 direccions, i les lesions de diferents parts del cor es poden diagnosticar de manera exhaustiva.
Actualment, l'aparell d'ECG estàndard que s'utilitza a la pràctica clínica mesura la forma d'ona de l'ECG, i els seus elèctrodes de les extremitats es col·loquen al canell i al turmell, mentre que els elèctrodes de la monitorització de l'ECG es col·loquen de manera equivalent a la zona del pit i l'abdomen del pacient; tot i que la col·locació és diferent, són equivalents i la seva definició és la mateixa. Per tant, la conducció de l'ECG al monitor correspon a la derivació de l'aparell d'ECG, i tenen la mateixa polaritat i forma d'ona.
Els monitors generalment poden monitoritzar 3 o 6 derivacions, poden mostrar simultàniament la forma d'ona d'una o ambdues derivacions i extreure paràmetres de freqüència cardíaca mitjançant l'anàlisi de la forma d'ona.. PEls monitors potents poden monitoritzar 12 derivacions i poden analitzar més a fons la forma d'ona per extreure segments ST i esdeveniments d'arrítmia.
Actualment, elECGforma d'ona de la monitorització, la seva capacitat de diagnòstic d'estructura subtil no és gaire forta, ja que l'objectiu de la monitorització és principalment controlar el ritme cardíac del pacient durant molt de temps i en temps real. PeròelECGEls resultats de l'examen de la màquina es mesuren en poc temps sota condicions específiques. Per tant, l'amplada de banda passadora de l'amplificador dels dos instruments no és la mateixa. L'amplada de banda de la màquina d'ECG és de 0,05 a 80 Hz, mentre que l'amplada de banda del monitor és generalment d'1 a 25 Hz. El senyal d'ECG és un senyal relativament feble, que es veu fàcilment afectat per interferències externes, i alguns tipus d'interferències són extremadament difícils de superar, com ara:
(a) Interferència de moviment. Els moviments corporals del pacient causaran canvis en els senyals elèctrics del cor. L'amplitud i la freqüència d'aquest moviment, si es troba dins delECGamplada de banda de l'amplificador, l'instrument és difícil de superar.
(b)MInterferència yoelèctrica. Quan els músculs sota l'elèctrode d'ECG s'enganxen, es genera un senyal d'interferència EMG i el senyal EMG interfereix amb el senyal d'ECG, i el senyal d'interferència EMG té el mateix ample de banda espectral que el senyal d'ECG, de manera que no es pot esborrar simplement amb un filtre.
(c) Interferència del ganivet elèctric d'alta freqüència. Quan s'utilitza electrocució d'alta freqüència o electrocució durant la cirurgia, l'amplitud del senyal elèctric generat per l'energia elèctrica afegida al cos humà és molt més gran que la del senyal d'ECG, i el component de freqüència és molt ric, de manera que l'amplificador d'ECG arriba a un estat saturat i no es pot observar la forma d'ona de l'ECG. Gairebé tots els monitors actuals no tenen energia contra aquestes interferències. Per tant, la part anti-interferència del ganivet elèctric d'alta freqüència del monitor només requereix que el monitor torni a l'estat normal en 5 segons després que es retiri el ganivet elèctric d'alta freqüència.
(d) Interferència de contacte dels elèctrodes. Qualsevol pertorbació en la ruta del senyal elèctric des del cos humà fins a l'amplificador d'ECG causarà un soroll fort que pot enfosquir el senyal d'ECG, que sovint és causat per un contacte deficient entre els elèctrodes i la pell. La prevenció d'aquestes interferències es supera principalment mitjançant l'ús de mètodes en què l'usuari ha de comprovar acuradament cada peça cada vegada i l'instrument ha d'estar connectat a terra de manera fiable, cosa que no només és bona per combatre les interferències, sinó que, el que és més important, protegeix la seguretat dels pacients i els operadors.
5. No invasiumonitor de pressió arterial
La pressió arterial es refereix a la pressió de la sang sobre les parets dels vasos sanguinis. En el procés de cada contracció i relaxació del cor, la pressió del flux sanguini sobre la paret del vas sanguini també canvia, i la pressió dels vasos sanguinis arterials i venosos és diferent, i la pressió dels vasos sanguinis en diferents parts també és diferent. Clínicament, els valors de pressió dels períodes sistòlic i diastòlic corresponents en els vasos arterials a la mateixa alçada que la part superior del braç del cos humà s'utilitzen sovint per caracteritzar la pressió arterial del cos humà, que s'anomena pressió arterial sistòlica (o hipertensió) i pressió diastòlica (o baixa pressió), respectivament.
La pressió arterial del cos és un paràmetre fisiològic variable. Té molt a veure amb l'estat psicològic, l'estat emocional, la postura i la posició de les persones en el moment de la mesura: la freqüència cardíaca augmenta, la pressió arterial diastòlica augmenta, la freqüència cardíaca disminueix i la pressió arterial diastòlica disminueix. A mesura que augmenta el nombre d'ictus al cor, la pressió arterial sistòlica segurament augmentarà. Es pot dir que la pressió arterial en cada cicle cardíac no serà absolutament la mateixa.
El mètode de vibració és un nou mètode de mesura de la pressió arterial no invasiu desenvolupat als anys 70.i els seusEl principi és utilitzar el maneguet per inflar-lo fins a una certa pressió quan els vasos sanguinis arterials estan completament comprimits i bloquegen el flux sanguini arterial, i després, amb la reducció de la pressió del maneguet, els vasos sanguinis arterials mostraran un procés de canvi de bloqueig complet → obertura gradual → obertura completa.
En aquest procés, atès que el pols de la paret vascular arterial produirà ones d'oscil·lació de gas en el gas del maneguet, aquesta ona d'oscil·lació té una correspondència definida amb la pressió arterial sistòlica, la pressió diastòlica i la pressió mitjana, i la pressió sistòlica, mitjana i diastòlica del lloc mesurat es pot obtenir mesurant, registrant i analitzant les ones de vibració de pressió al maneguet durant el procés de desinflament.
La premissa del mètode de vibració és trobar el pols regular de la pressió arterialJoEn el procés de mesurament real, a causa del moviment del pacient o d'interferències externes que afecten el canvi de pressió al maneguet, l'instrument no podrà detectar les fluctuacions arterials regulars, de manera que pot provocar un error de mesurament.
Actualment, alguns monitors han adoptat mesures antiinterferències, com ara l'ús del mètode de desinflat d'escala, mitjançant el programari per determinar automàticament la interferència i les ones de pulsació arterial normals, per tal de tenir un cert grau de capacitat antiinterferència. Però si la interferència és massa greu o dura massa temps, aquesta mesura antiinterferència no hi pot fer res. Per tant, en el procés de monitorització no invasiva de la pressió arterial, cal intentar assegurar-se que hi hagi una bona condició de prova, però també prestar atenció a l'elecció de la mida del maneguet, la col·locació i l'estanquitat del feix.
6. Monitorització de la saturació d'oxigen arterial (SpO2)
L'oxigen és una substància indispensable en les activitats vitals. Les molècules d'oxigen actiu de la sang es transporten als teixits de tot el cos unint-se a l'hemoglobina (Hb) per formar hemoglobina oxigenada (HbO2). El paràmetre que s'utilitza per caracteritzar la proporció d'hemoglobina oxigenada a la sang s'anomena saturació d'oxigen.
La mesura de la saturació d'oxigen arterial no invasiva es basa en les característiques d'absorció de l'hemoglobina i l'hemoglobina oxigenada a la sang, mitjançant l'ús de dues longituds d'ona diferents de llum vermella (660 nm) i llum infraroja (940 nm) a través del teixit i després convertides en senyals elèctrics pel receptor fotoelèctric, alhora que també s'utilitzen altres components del teixit, com ara: pell, os, múscul, sang venosa, etc. El senyal d'absorció és constant i només el senyal d'absorció d'HbO2 i Hb a l'artèria canvia cíclicament amb el pols, que s'obté processant el senyal rebut.
Es pot veure que aquest mètode només pot mesurar la saturació d'oxigen a la sang arterial, i la condició necessària per a la mesura és el flux sanguini arterial pulsant. Clínicament, el sensor es col·loca en parts del teixit amb flux sanguini arterial i gruix de teixit que no és gruixut, com ara dits de les mans, dels peus, lòbuls de les orelles i altres parts. Tanmateix, si hi ha un moviment vigorós a la part mesurada, afectarà l'extracció d'aquest senyal de pulsació regular i no es podrà mesurar.
Quan la circulació perifèrica del pacient és molt deficient, això provocarà una disminució del flux sanguini arterial al lloc que s'ha de mesurar, cosa que provocarà una mesura inexacta. Quan la temperatura corporal del lloc de mesura d'un pacient amb pèrdua important de sang és baixa, si hi ha una llum forta que il·lumina la sonda, pot fer que el funcionament del dispositiu receptor fotoelèctric es desviï del rang normal, cosa que provocarà una mesura inexacta. Per tant, s'ha d'evitar la llum forta durant la mesura.
7. Monitorització del diòxid de carboni respiratori (PetCO2)
El diòxid de carboni respiratori és un indicador important de monitorització per a pacients d'anestèsia i pacients amb malalties del sistema metabòlic respiratori. La mesura del CO2 utilitza principalment el mètode d'absorció infraroja; és a dir, diferents concentracions de CO2 absorbeixen diferents graus de llum infraroja específica. Hi ha dos tipus de monitorització de CO2: el corrent principal i el corrent lateral.
El tipus corrent principal col·loca el sensor de gas directament al conducte de gas respiratori del pacient. La conversió de concentració de CO2 en el gas respiratori es duu a terme directament i, a continuació, el senyal elèctric s'envia al monitor per a la seva anàlisi i processament per obtenir paràmetres de PetCO2. El sensor òptic de flux lateral es col·loca al monitor i la mostra de gas respiratori del pacient s'extreu en temps real mitjançant el tub de mostreig de gas i s'envia al monitor per a l'anàlisi de la concentració de CO2.
Quan realitzem un monitoratge de CO2, hem de parar atenció als problemes següents: Com que el sensor de CO2 és un sensor òptic, durant el procés d'ús cal parar atenció per evitar una contaminació greu del sensor, com ara les secrecions del pacient; Els monitors de CO2 Sidestream generalment estan equipats amb un separador de gas i aigua per eliminar la humitat del gas respiratori. Comproveu sempre si el separador de gas i aigua funciona correctament; en cas contrari, la humitat del gas afectarà la precisió de la mesura.
El mesurament de diversos paràmetres té alguns defectes que són difícils de superar. Tot i que aquests monitors tenen un alt grau d'intel·ligència, actualment no poden substituir completament els éssers humans, i encara cal que els operadors els analitzin, els jutgin i els tractin correctament. L'operació ha de ser acurada i els resultats del mesurament s'han de jutjar correctament.
Data de publicació: 10 de juny de 2022